從分級診療看基層醫療發展
一、分級診療的誕生背景
分級診療的探索可追溯到20世紀80年代,根據《財政部、衛生部關于整頓和加強公費 醫療管理工作的通知》,城鎮職工就醫需在定點醫療機構才能回單位報銷,該時期醫保制度的限制保障了分級診療落實。但隨著大醫院資源向大眾開放,報銷不再受嚴格限制,分級診療制度擱置。
伴隨人口老齡化、城鎮化進程推進、慢病群體增加,居民的健康意識明顯提升,對醫療品質的要求日益增高,由于基層醫療的診療水平、設備設施落后已遠不能滿足患者對于健康的需求,導致基層醫療機構門可羅雀。而常見病、多發病的診療一同向大型醫院集中,但大醫療資源難以同時滿足常見病和疑難病的需求,“看病難、看病貴”的問題日益突顯。
2009年深化醫藥衛生體制改革啟動,《醫藥衛生體制改革近期重點實施方案(2009-2011年)》與《關于深化醫藥衛生體制改革的意見》先后發布,分級診療概念再次提上日程。分級診療旨在重塑醫療體系,完善以社區衛生服務為基礎的新型城市醫療衛生服務體系,和建立健全以縣級醫院為龍頭、鄉鎮衛生院為骨干、村衛生室為基礎的農村三級醫療衛生服務網絡,各級醫療機構分工協作,實現醫療資源合理利用。
二、政策推動,分級診療逐步成熟發展
新醫改時期,國家先后提出關于家庭醫生簽約、基層首診及配套管理的多項分級診療保障政策,主要在完善醫療體系建設,設定各級醫療機構功能定位,強調各級機構的建設標準,提升縣醫院及其他基層醫療機構硬件設施和服務能力,在擴充醫療資源等方面進行保障。同時利用醫保配套政策引導患者合理選擇醫療機構,為分級診療奠定基礎。

2015年分級診療制度邁向新的高潮,此時醫療資源得到有效補充,“缺醫少藥”和“看病難,看病貴”的問題逐漸被改善,而醫療資源不均等化的問題顯得更為緊迫。患者傾向于城市大型綜合醫院,“虹吸現象”明顯。患者過多集中在大醫院,導致醫療成本增高,專家資源“一號難求”。解決問題的治本之策就是合理配置醫療資源,使優質醫療資源下沉。
同年發布《關于推進分級診療制度建設的指導意見》提出以“強基層”為重點完善分級診療服務體系,制定分級診療工作考核評價標準和保障機制,并提倡以醫聯體組建、慢性病管理、家庭醫生簽約、遠程醫療平臺等為試點把手,推進分級診療體系的建設。提出2017年、2020年分級診療的目標,要求到2020年逐步形成“基層首診、雙向轉診、急慢分治、上下聯動”的分級診療模式。2015年后政策釋放,多地進行分級診療制度試點工作,分級診療體系雛形初現。
基層首診:常見病、多發病患者首先到基層醫療衛生機構就診,對于超出基層醫療衛生機構功能定位和服務能力的疾病,由基層醫療衛生機構為患者提供轉診服務。
雙向轉診:完善雙向轉診程序,建立轉診指導目錄,打通慢性期、恢復期患者向下轉診渠道,實現不同級別、不同類別醫療機構之間轉診。
急慢分治:明確各級各類醫療機構急慢病診療服務功能,急危重癥患者可以直接到二級以上醫院就診。
上下聯動:引導不同級別、不同類別醫療機構建立分工協作機制,促進優質醫療資源下沉,推動醫療資源合理配置和縱向流動。

三、基層醫療發展是實現分級診療體系的關鍵,六項措施提升基層能力
2015年《關于推進分級診療制度建設的指導意見》提出以“強基層”為重點完善分級診療服務體系,該政策明確基層建設是構建分級診療的基礎。實現“小病在基層醫院,大病到大醫院”是分級診療的美好愿景。為了實現“強基層”這一目標,提出了六大措施。
六大保障措施明確了基層醫療是提供基本醫療服務和基本公共衛生服務的功能單位,通過給予人才激勵保障政策、提升縣醫院綜合能力、構建以縣醫院為龍頭的縣域醫療共同體、搭建遠程醫療平臺等方式,同時配套家庭醫生簽約服務制度,以及新型農村合作醫療對基層的傾斜支付政策,轉變患者“凡病就到大醫院“的思想,落實“基層首診“。
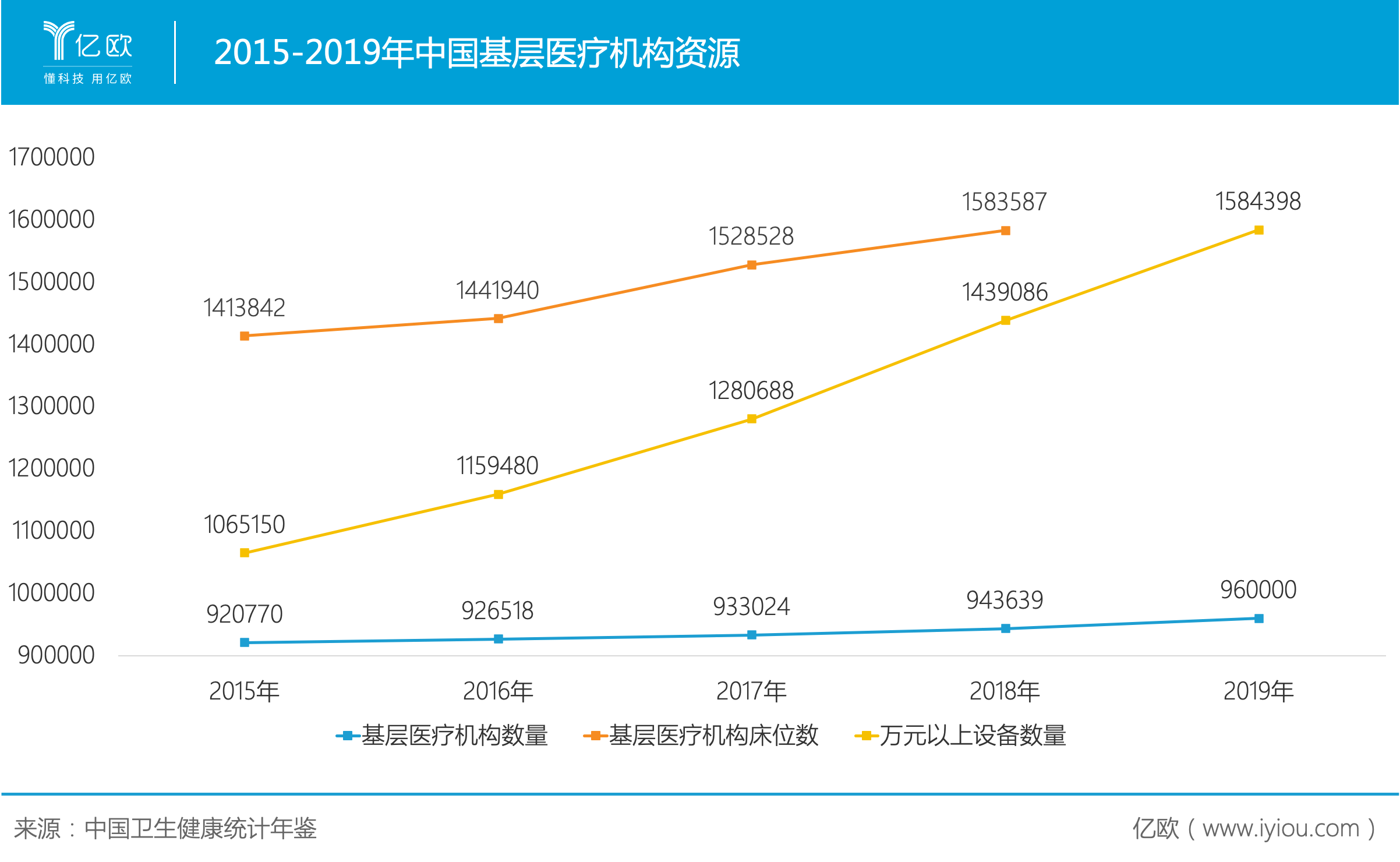
目前,六大保障初見成效,基層醫療機構的數量近年來增速加快,2019年已達96萬個;基層醫療機構床位數得到保障,2012-2018年間呈現增長趨勢;同時,萬元以上醫療設備快速補充。

圖片新聞








 分享
分享












