DRGs付費來了!國家醫保局公布71個試點城市
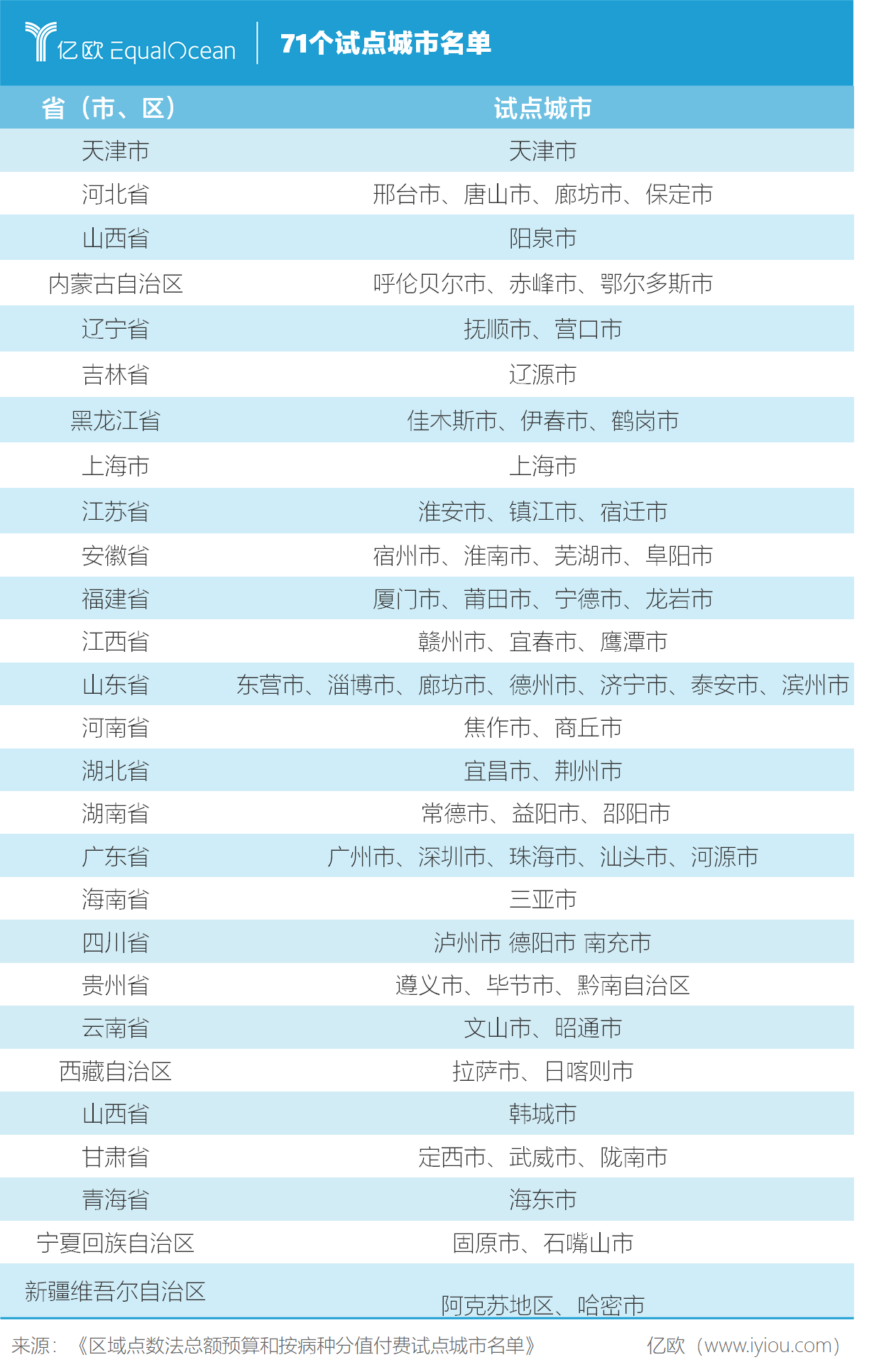
按病種付費(DRGs)擴大試點工作正式邁入實質性階段。今日下午,國家醫保局發布《區域點數法總額預算和按病種分值付費試點城市名單》,27個省(市、自治區)共71個城市列入試點城市,其中山東省試點城市數量最多,為7個。
半個月前(10月19日),國家醫保局發布《區域點數法總額預算和按病種分值付費試點工作方案》(以下簡稱《方案》),宣告DRGs的試點工作將在全國范圍內進一步被擴大。
在上述方案中,國家醫保局明確,用1-2年的時間,將統籌地區醫保總額預算與點數法相結合,實現住院以按病種分值付費為主的多元復合支付方式,要求以地級市統籌區為單位,符合以下條件的城市均可發起申請。

在具體的時間表上,10月底前,國家醫保局評估并確定試點城市名單;10-11月,各試點城市報送歷史數據,由國家醫保局統一組織使用試點城市數據形成本地化的病種分組;12月,各試點城市使用實時數據和本地化的分組方案實行預分組;自2021年3月起,根據試點地區技術準備和配套政策制訂情況,具備條件的地區備案后可以先行啟動實際付費;2021年年底前,全部試點地區進入實際付費階段。
此次試點城市名單公布,意味著上述工作已經完成初步準備工作,接下來各試點城市報送歷史數據,由國家醫保局統一組織使用試點城市數據形成本地化的病種分組,開展國家試點技術規范培訓,指導試點城市掌握病種組合、分值付費的基本原理和方法,完善病種分值付費國家試點的配套文件。
按病種分值付費(DIP)可以理解為業內所熟悉的疾病診斷相關分組系統(DRGs)的簡化版本,是一種大數據DRGs,基于全樣本數據的診斷+操作自動分組。基于客觀數據,直接DRGs以主要診斷和關聯手術操作的自然組合形成病種。
DRGs最早起源于美國,目前在歐美不少國家均有應用,也衍生出各種不同的版本。簡單來說,即是以疾病譜、患者信息、疾病特點、診療路徑、藥品和耗材費用等信息為依據,對復雜程度和治療費用不同的病例進行分組,并將不同疾病組別的費用予以標準化,從而降低治療費用的一種管理模式。
一般來說,對于組內疾病將進行標準化的費用規定,醫院方在標準內完成診療的話,將會獲得實際診療費用與標準費用之間的差額作為獎勵,而如醫院方存在濫開大處方、濫用藥品藥材而導致實際診療費用高于標準費用的情況,則會被懲罰。
對于普通患者來說,一些疾病的診療費用有望得到進一步合理降低,過度醫療的情況可以被進一步限制,同時也對醫院方提出了更高的精細化管理要求。
作者:漆葉青

請輸入評論內容...
請輸入評論/評論長度6~500個字
圖片新聞







 分享
分享












